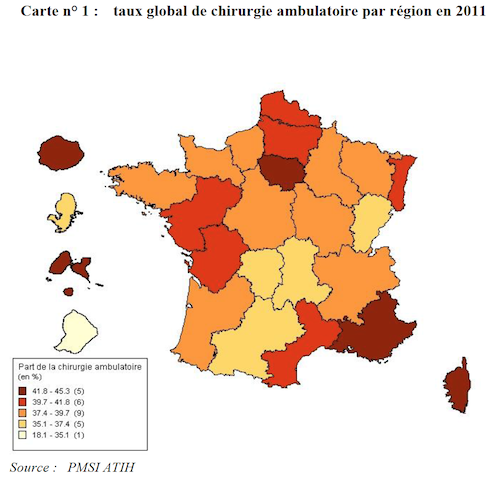
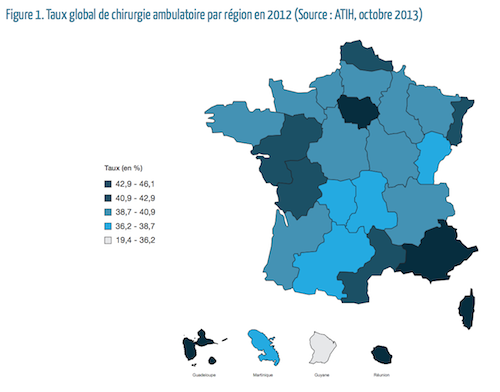
Malgré son intérêt évident, la prise en charge ambulatoire doit encore être améliorée en France, et ce, sur plusieurs plans. Le retard du pays n’en est qu’un symptôme. Ce chiffre général (43 %) cache d’ailleurs une réalité plus contrastée. Dans un rapport de 2013 (PDF), la Cour des comptes souligne de fortes disparités territoriales. En 2011, la part de l’ambulatoire variait de 35 % (Franche-Comté) à 45 % (La Réunion). Des écarts toujours visibles aujourd’hui.
Le difficile dialogue ville-hôpital
« Des freins subsistent, qu’il s’agisse de la formation des praticiens, du mode d’articulation avec la médecine de ville pour le retour à domicile, ou de l’éligibilité et de l’information des patients », soulignent les Sages. Pour l’Inspection générale des affaires sociales (Igas), la réorganisation de l’hôpital autour du patient est un frein majeur au développement de l’ambulatoire. Elle pointe notamment le défaut de formation des chirurgiens et des anesthésistes sur cette prise en charge. « Certaines prémédications excessives peuvent allonger les temps d’anesthésie et donc la période durant laquelle les patients ne sont pas très éveillés », illustre Olivier Untereiner, anesthésiste à l’Institut Mutualiste Montsouris (IMM). Le dosage doit donc être adapté au type d’hospitalisation.
Un bon suivi en ambulatoire passe par une bonne articulation avec la médecine de ville. C’est une des recommandations émises par la Haute Autorité de Santé en 2013. Mais le dialogue ville/hôpital n’est pas toujours bien huilé, selon Jacques Battistoni, secrétaire général de MG France. « On souhaite que le champ d’activité soit clairement défini et respecté. Très régulièrement, MG France est interpellé par ses adhérents sur l’emprise de l’hôpital sur l’ambulatoire, observe-t-il. Je pense qu’il est important que l’hôpital garde son expertise et que l’ambulatoire reste du domaine des soins de ville. »
Ecoutez Jacques Battistoni, secrétaire général (MG France) : « On observe souvent que les gens sortent de l’hôpital, et les courriers arrivent plus de trois mois après. »
« Ils n’ont pas le sens de l’accueil »
Difficile également d’évaluer les économies engendrées par le recours plus large à l’ambulatoire. Marisol Touraine table sur 500 millions d’euros de dépenses en moins d’ici 2016, un milliard en 2017. L’Académie nationale de médecine met en évidence une fourchette plus large, dans son rapport du 10 mars 2015 : elle va de 0,5 à 6 milliards d’euros d’économies. « Il est indispensable de réaliser en France des études sur les coûts réels, directs et dérivés en termes de comptabilité analytique, sur la chirurgie ambulatoire, comparés aux coûts d’actes similaires sur des groupes de malades similaires, opérés de façon conventionnelle », estiment les rapporteurs Renaud Denoix de Saint Marc, Michel Huguier et Gérard Milhaud.
Du côté patient, la mécanique de l’ambulatoire grippe par endroits. « Le matin suivant l’opération, j’ai appelé parce que je ne me souvenais plus de ce qu’il fallait faire, explique Emilie. Ce qui me gêne, c’est qu’on parte sans compresse. Il y a toujours des résidus, et je voudrais éviter le frottement. » Elle évoque également un manque de suivi psychologique : « Cela fait deux mois que je me prends la tête. Je m’étais fait des idées, je me suis vue horrible. Avant l’opération, il faudrait une préparation psychologique », juge-t-elle.
Les accompagnants, eux, restent plusieurs heures sans nouvelles. A partir de 7 h 45, les enfants d’Emilie n’ont pas reçu d’information. « Personne n’est venu nous voir en 5 heures. Personne, déplore son amie. Ils devraient s’inspirer des hôpitaux pour enfants, qui intègrent les accompagnants. » Pour la fille d’Emilie, le verdict est bien plus sévère : « Ils n’ont pas le sens de l’accueil. »