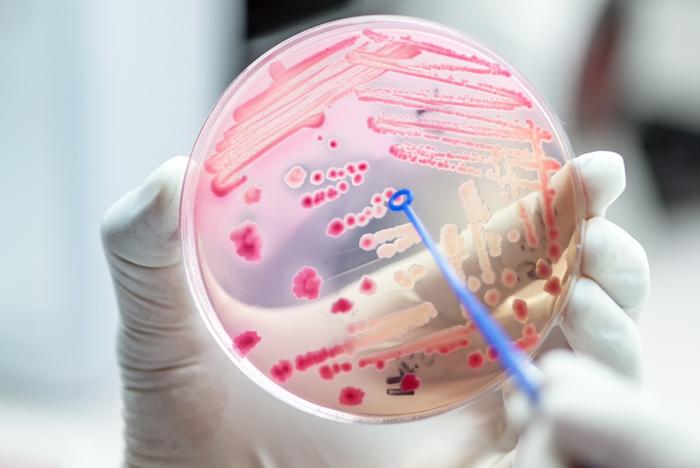
La méningite à méningocoques est une grave infection des fines membranes qui enveloppent le cerveau et la moelle épinière. Chaque année, 500 cas et une cinquantaine de décès sont recensés en France. Mais de 2003 à 2013, la région de Dieppe (Seine-Maritime) a été frappée par une violente épidémie de méningites et d'infections invasives provoquée par la dissémination d’une souche de méningocoques, la bactérie B:14. A elle seule, la région a totalisé 165 cas et 20 décès - principalement des enfants et des nourrissons.
Comme l'explique Santé Publique France, "les infections invasives à méningocoque (IIM) sont des infections transmissibles graves à début brutal qui se manifestent sous forme de méningite ou de méningococcémie, plus rarement d’arthrite ou de péricardite septique. La forme la plus sévère, reflétant le syndrome septique potentiellement fatal, est le purpura fulminans". Difficile encore aujourd'hui de savoir pourquoi l'épidémie s'est étendue dans cette commune de Normandie plus qu'ailleurs, mais une nouvelle étude française a percé à jour la façon dont fonctionne la bactérie B:14.
"10 % de la population est porteuse de la bactérie"
Le professeur François Caron, chef du service des maladies infectieuses au CHU de Rouen et le docteur Muhamad-Khier Taha, directeur du Centre national de recherches des méningocoques à l’Institut Pasteur de Paris, ont mené leur recherche pendant trois ans. Cité par Paris Normandie, le premier explique que "10 % de la population est porteuse de la bactérie. Il existe une grande diversité de méningocoque présente de façon saine dans le pharynx, indispensable à sa survie."
En effet, le méningocoque est retrouvé dans le nez et dans la gorge de 5 à 10 % des enfants et des jeunes adultes en bonne santé. Lorsqu’il reste dans ces localisations, le méningocoque n’est pas dangereux pour l’Homme. Dans ce cas de figure, on dit que la personne est un "porteur sain". Mais lorsque cette bactérie migre vers d’autres organes ou est transmise à une personne vulnérable, elle peut provoquer ces fameuses infections invasives à méningocoque, qui touchent principalement le cerveau, les méninges et le sang. Dans ces cas-là, "la mortalité est lourde, les séquelles sont lourdes, explique le Pr François Caron. Le méningocoque est la première cause de mortalité infantile, adolescente et de jeunes adultes. Il se transmet de personne à personne, c’est une terreur de santé des temps modernes". A l'heure actuelle, la seule façon d'éviter les épidémies, est de se faire vacciner.
Dans un premier temps, les deux chercheurs ont découvert que la protection vaccinale était assez brève, même après l'administration de quatre doses. Puis, le "portage pharyngé" de méningocoque (toutes les souches) est moins important chez les enfants dieppois vaccinés. "On peut parler d’immunité de groupe et d’effet troupeau", explique le médecin. "En conclusion, nous pouvons dire que l’hypervirulence du B:14 est très rare dans le monde avec une souche en partage et une souche invasive. J’espère que l’affaire est close... Même si aucun facteur humain ou environnemental particulier n’a été identifié comme ayant pu favoriser le phénomène dieppois. Je remercie la population et les 3 500 volontaires, au total, qui ont participé aux études".
Comment se manifeste une méningite ?
Chez l’adulte et le grand enfant, une méningite se traduit le plus souvent par une association de signes que l’on appelle "syndrome méningé". Celui-ci associe le plus souvent : de violents maux de tête ("céphalées"), une raideur de la nuque, une forte fièvre, une intolérance à la lumière ("photophobie") et des nausées ou des vomissements. La plupart des méningites sont contractées dans les conditions de vie courantes, sans lien avec une hospitalisation ou un acte médical. On parle alors de "méningites communautaires" et les nourrissons, enfants, adolescents, jeunes adultes, personnes âgées et immunodéprimées sont les plus souvent atteints. Le fait de vivre dans une collectivité fermée, et surtout le fait d’être en contact avec une personne atteinte de méningite, sont des facteurs favorisant la survenue de la maladie. Chez certaines personnes, l’infection est contractée lors d’une hospitalisation. On la qualifie alors de "méningite nosocomiale".
Certaines personnes ont un risque plus élevé de souffrir d’une méningite : les nourrissons de moins de deux ans, les adolescents et les jeunes adultes jusqu’à l’âge de 24 ans, les personnes âgées, les personnes vivant dans une collectivité fermée (pensionnat, caserne, crèche à plein temps) ou encore, les personnes dont le système immunitaire est affaibli (personnes prenant un médicament immunosuppresseur, personnes infectées par le VIH/sida, diabétiques...).