Le lupus se manifeste différemment selon les individus et souvent les signes avant-coureurs sont trop peu spécifiques pour faire évoquer un lupus : fièvre, fatigue, douleurs articulaires ou musculaires... La présentation la plus répandue de lupus est une inflammation qui touche la peau, les articulations, le rein, le cœur et le cerveau. Les signes n’apparaissent pas tous en même temps et s’associent progressivement, selon une chronologie qui peut être propre à chaque malade.
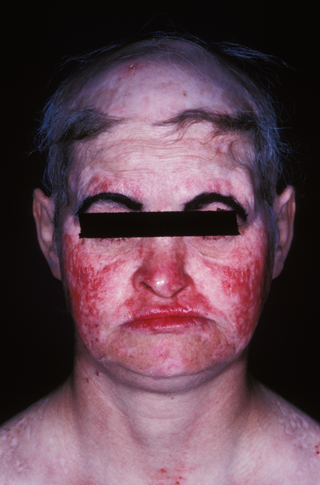
La maladie débute souvent par une atteinte de la peau. Il peut s’agir d’une simple réaction exagérée au soleil, même après une exposition modérée (« photosensibilité »), mais l’atteinte la plus caractéristique se fait sur le visage avec une plaque rouge et inflammatoire dont le contour ressemble à celui d’ailes de papillon (érythème en vespertilio) ou d’un loup de Carnaval. Parfois, ce sont simplement des plaques rouges arrondies (lupus discoïde). Une perte de cheveux (« alopécie »), sur une partie ou l’ensemble du cuir chevelu, peut aussi faire évoquer la maladie.
© Inserm/Guillevin, Loïc
Serimedis.inserm.fr
L’apparition d’un syndrome de Raynaud peut aussi être un des premiers signes de la maladie. Il s’agit d’un trouble paroxystique de la circulation du sang dans les extrémités (doigts, pieds). Il se traduit par une décoloration des doigts, ceux-ci devenant tout blancs, souvent en réaction au froid. Le retour du sang dans les extrémités se traduit par une phase de recoloration où les doigts sont successivement bleus, puis rouges, avant de reprendre leur couleur normale. La décoloration s’accompagne généralement de douleurs des doigts.
Dans d’autre cas, ce sont des douleurs articulaires qui inaugurent la maladie : il s’agit de douleurs des articulations qui vont gêner le sommeil et s’accompagner d’un enraidissement des articulations touchées le matin. Ces douleurs vont aussi s’estomper, au moins en partie, lors de l’effort : ce sont des douleurs que les médecins caractérisent comme inflammatoires. Elles peuvent s’accompagner d’un gonflement articulaire et prendre alors l’aspect d’une polyarthrite. Mais, à la différence de la polyarthrite rhumatoïde, cette arthrite ne s’accompagne pas de destructions du cartilage et des surfaces osseuses articulaires, même si dans certaines formes, une déviation des doigts peut être observée (« coup de vent cubital »).
Parfois, la maladie se révèle par une inflammation des enveloppes du cœur (péricardite) ou du poumon (pleurésie), ou par une atteinte des reins (atteinte glomérulaire) avec fuite de protéines et de globules rouges dans les urines. Celles-ci se traduisent par de volumineux œdèmes des membres inférieurs, en particulier le soir.
Mais le lupus peut toucher tous les organes et une grande diversité de symptômes peut ainsi être observée. D’autres signes peuvent ainsi plus rarement inaugurer la maladie : atteinte du cerveau, c’est-à-dire une épilepsie, des troubles psychiatriques (« psychoses »), des troubles de la motricité et de la sensibilité, atteinte digestive (pancréatite, hépatite...), atteinte cardiovasculaire (atteinte des valves du cœur, inflammation du cœur à type de myocardite, une thrombose artérielle ou veineuse (phlébite).
Les signes sont plus ou moins sévères en fonction des malades et des phases de la maladie et peuvent faire évoquer d’autres maladies. Du fait de sa propension à mimer d’autres maladies, le lupus est donc un défi pour les médecins.
Le lupus est une maladie auto-immune qui peut se manifester par une atteinte des différents organes (« maladie systémique »). Le diagnostic de lupus repose donc sur un ensemble de signes cliniques et biologiques qui peut varier d’un patient à l’autre. Certains de ces signes sont très évocateurs de la maladie (comme certaines lésions cutanées) et d’autres le sont moins car ils existent dans d’autres maladies auto-immunes (arthrites, péricardites…).
La plupart du temps, les différents organes concernés ne sont pas tous touchés en même temps, mais cela amène à des présentations très variables de la maladie. Tous les signes ne sont donc pas présents en même temps et au même moment. Le médecin devra donc s’intéresser à l’histoire du patient en l’interrogeant sur ses anciennes maladies et ses antécédents familiaux pour poser un diagnostic.
Le diagnostic peut être évident à la phase d’état de la maladie où il est le plus souvent porté par le médecin sur l’association d’au moins 4 signes parmi une liste de 11 dont l’intérêt a été validé dans de nombreuses conférences de consensus. Mais ces critères sont des critères de classification et ne sont pas suffisants pour porter le diagnostic au début de la maladie où le diagnostic est plus subtil.
Pour faire le diagnostic de lupus devant ces premiers signes cliniques, une prise de sang peut être très contributive si elle est associée à un signe très évocateur comme les lésions cutanées : pratiquement tous les malades à ce stade ont une baisse des globules blancs (leucopénie) ou des plaquettes (thrombopénie), mais c’est la recherche des auto-anticorps qui sera décisive : la présence d’anticorps antinucléaires, à titre élevé (c’est-à-dire à un titre supérieur ou égal à 1/320) sera particulièrement intéressante surtout si elle s’associe à la présence d’anticorps anti-ADN ou d’anti-Sm.
C’est l’association de plusieurs signes témoignant d’une atteinte de différents organes et d’un état auto-immun, objectivé par des examens du sang, qui permettra de poser un diagnostic au début. Pour établir un diagnostic avéré et reconnu au niveau international, la communauté scientifique médicale a établi une liste de 11 critères parmi lesquels au moins 4 sont nécessaires pour établir un diagnostic de lupus :
- Rash malaire
- Lupus discoïde
- Photosensibilité
- Ulcérations orales ou nasopharyngées
- Arthrite non érosive touchant au moins 2 articulations périphériques
- Pleurésie ou péricardite
- Protéinurie > 0,5 g/jour ou cylindrurie
- Convulsions ou psychose
- Anémie hémolytique
- Leucopénie < 4000/µl constatée à 2 reprises
- Lymphopénie < 1500/µl constatée à 2 reprises
- Thrombopénie < 100 000/µl en l'absence de drogues cytopéniantes
- Anticorps anti-ADN natif
- Anticorps anti-Sm?Sérologie syphilitique dissociée constatée à 2 reprises en 6 mois, ou anticoagulant circulant de type lupique ou anticorps anticardiolipine (IgG ou IgM)
- Titre anormal d’anticorps antinucléaires en l'absence de drogues inductrices.
Le diagnostic de lupus dépend beaucoup des premiers signes de la maladie. Les examens sont réalisés par le médecin, d’une part pour éliminer une maladie qui ressemblerait au lupus, d’autre part, pour affirmer si possible le diagnostic, et enfin, pour évaluer l’atteinte des organes concernés par la maladie afin d’ajuster au mieux le traitement.
Les examens les plus utiles au diagnostic de lupus sont les examens de sang et les examens immunologiques. Le médecin recherche en premier une diminution des différents globules dans le sang : baisse des globules rouges (anémie hémolytique), baisse des globules blancs (lymphopénie et/ou neutropénie), baisse des plaquettes (thrombopénie auto-immune).
Il est aussi fondamental de rechercher une souffrance des reins par l’analyse de la fonction rénale (mesurée par la créatinine) et l’analyse des urines qui permet de savoir s’il y a une atteinte inflammatoire qui touche le système de filtration du sang (glomérule). Si cette inflammation existe, les urines vont contenir des protéines (notamment de l’albumine = albuminurie), mais aussi des globules blancs (leucocyturie) et des globules rouges (hématurie). Ces anomalies rénales ne sont pas spécifiques du lupus, mais sont indispensables à rechercher quand on évoque cette maladie car elles ont une importance capitale pour le pronostic et l’orientation du traitement.
La recherche d’anomalie de la fonction du foie (transaminases, phosphatases alcalines) est surtout utile pour éliminer une autre maladie (virus), car il n’y a pas d’atteinte spécifique du foie dans le lupus. Enfin, il est utile de rechercher sur l’électrophorèse du sang un taux élevé d’immunoglobulines (hypergammaglobulinémie), qui traduit l’activation du système immunitaire
Les examens immunologiques dans la prise de sang sont les examens les plus importants pour affirmer le diagnostic avec la mise en évidence dans le sang d’anticorps antinucléaires et la caractérisation de leur type (anti-ADN natifs, anti-Ro/SS-A et La/SS-B, Sm, RNP,…). Dans les formes diffuses, la recherche d’une activation du système du complément est importante et elle se traduit par sa baisse dans le sérum (hypocomplémentémie).
Ces examens immunologiques doivent comporter systématiquement la recherche d’anticorps antiphospholipides pour rechercher un syndrome des anti-phospholipides. Ceux-ci sont des auto-anticorps qui « épaississent » le sang, entraînant un risque de coagulation dans les veines (appelée phlébite) ou dans les artères (thrombose).
D’autres examens peuvent être utiles en fonction des signes que présente le malade pour compléter la démarche diagnostique ou évaluer le retentissement de la maladie sur un organe.
Une biopsie cutanée (sous anesthésie locale) peut être nécessaire pour confirmer le diagnostic par une analyse histologique d’une lésion cutanée évocatrice de lupus.
En cas de suspicion d’atteinte cardiaque ou vasculaire (veine ou artère), il faut effectuer une échographie cardiaque pour rechercher une lésion des valves et de la paroi musculaire. Il peut être nécessaire de demander un doppler ou une angiographie pour rechercher une phlébite.
En cas d’atteinte rénale, il faut absolument réaliser une biopsie rénale (sous anesthésie locale) pour savoir quelle est la sévérité de l’atteinte du rein ce qui permettra d’ajuster le traitement.
En cas d’atteinte neurologique, il faut explorer le cerveau par un examen IRM et/ou analyser le liquide qui circule au sein du cerveau (par une ponction lombaire) qu’on appelle le liquide céphalo-rachidien.
Une atteinte trop sévère des cellules sanguines (cytopénie) peut justifier d’une étude de la moelle que l’on aspirera dans le sternum sous anesthésie locale (myélogramme).
Les radiographies et une échographie avec doppler ou une IRM, sont nécessaires en cas d’arthrite ou de douleurs osseuses.
Etant donné la variabilité des atteintes dans le lupus, cette liste n’est pas exhaustive, car elle dépend de l’expression de la maladie chaque individu qui peut exprimer sa maladie différemment à un moment donné de la vie du malade.
La fatigue est fréquente au cours du lupus et concernerait 9 malades sur 10. Sa cause est variable et pas toujours bien identifiée. La fatigue est souvent plus marquée au moment de l’automne et de l’hiver.
La fatigue est souvent en rapport avec l’activité de la maladie. Les douleurs articulaires ou musculaires, souvent nocturnes, et l’angoisse légitime sont souvent responsables de troubles du sommeil et sont directement liées à la maladie. Néanmoins, la fatigue peut persister malgré un bon contrôle de la maladie, ce qui suggère l’existence d’autres facteurs intriqués. Des problèmes hormonaux peuvent ainsi être évoqués puisque la fatigue survient plutôt en 2e partie du cycle, à la veille des règles. La fatigue peut aussi être secondaire à un problème de la thyroïde qui est d’origine auto-immune.
La fatigue peut aussi être la conséquence d’un stress excessif, mais il ne faut pas oublier d’évoquer une insuffisance en corticoïdes consécutive à l’arrêt d’un traitement corticoïde prolongé (qui a pu freiner le fonctionnement des glandes surrénales). En cas d’insuffisance surrénale, la fatigue régressera avec la supplémentation en hydrocortisone.
Les douleurs articulaires liées aux arthralgies et aux arthrites ont un caractère articulaire net avec un horaire inflammatoire. Elles sont généralement soulagées par les anti-inflammatoires et les immuno-modulateurs. Mais, chez certains malades, les douleurs sont plus diffuses et associées à une grande fatigue et à des troubles de la concentration, alors même que l’activité de la maladie est réduite.
En l’absence de toute évolutivité de la maladie lupique, il faut aussi évoquer un « trouble » du fonctionnement des voies de la douleur dans le cerveau. Ce dérèglement est parfois appelé « fibromyalgie ». Une fibromyalgie associée à un lupus n’expose à aucun risque particulier d’atteinte ou de destruction d’un organe, mais les douleurs ressenties par le patient sont très pénibles, alors même que les médicaments habituels contre la douleur ne sont pas efficaces. Il est important de ne pas augmenter le traitement par la cortisone ou les immunosuppresseurs pour ce type de douleurs. En revanche, l’utilisation de médicaments qui sont prescrits dans la dépression ou l’épilepsie peut avoir un effet antidouleur.
Enfin, il faut se rappeler que les douleurs peuvent être en rapport avec un arrêt trop brutal des corticoïdes chez un malade qui en a pris pendant des années. Dans ce cas, l’organisme ne produit pas assez de corticoïdes par les surrénales et le médecin traitant devra rapidement en prescrire pour éviter tout risque d’insuffisance surrénale aiguë.
Un « syndrome sec » est assez fréquent au cours du lupus et près d’1/3 des malades souffrant de lupus se plaignent d’une sécheresse de la bouche et/ou des yeux. Cette sécheresse est liée à une inflammation d’origine auto-immune des glandes qui produisent la salive (glandes salivaires) ou les larmes (glandes lacrymales). D’autres glandes peuvent être touchées (pancréas, estomac, intestin, vagin,…) et être à l’origine d’autres complications (troubles de la digestion, constipation, dyspareunie…). Ce syndrome sec auto-immun, appelé syndrome de Gougerot-Sjögren, peut-être associé à un lupus et à d’autres maladies auto-immunes.
Une chute des cheveux (en terme médical « alopécie »), diffuse ou localisée, peut se produire lors d’une poussée de lupus. Elle est alors un signe d’évolutivité de la maladie. Cette tendance à la chute des cheveux n’est cependant pas constante et s’estompe généralement à distance entre les poussées, lorsque la maladie est stabilisée.
i la chute de cheveux survient en dehors d’une poussée du lupus, il faut rechercher une autre cause qui peut être : un médicament, une carence en fer, une carence en vitamines, un excès de testostérone (hyperandrogénie (excès de testostérone) ou, comme dans la population normale, l’usage d’un shampoing trop agressif ou l’application trop fréquente de teintures. Des situations de stress peuvent aussi favoriser la chute de cheveux. Enfin, il faut toujours éliminer une atteinte thyroïdienne.