La rougeur de l’œil est un signe que l’on retrouve dans un grand nombre de maladies. Il faut savoir distinguer celles qui ne compromettent pas la vision (hémorragie sous-conjonctivale, conjonctivite), de celles potentiellement graves (uvéite antérieure, kératite ou glaucome aigu).

Dans tous les cas, compte tenu du pronostic pour la vision, un diagnostic par le médecin s’impose.
• Un traumatisme peut être à l’origine de différentes lésions de l’œil, souvent douloureuses, le plus souvent dans le cadre de professions exposées.
Un examen à la lampe à fente avec mesure du tonus oculaire doit être systématique.
• Une conjonctivite est une inflammation de la « conjonctive » (une membrane qui recouvre l'œil), secondaire la plupart du temps à une infection (bactérienne ou virale), ou d'une allergie. Elle se traduit rarement par une diminution de la vision.
La conjonctivite est facilement diagnostiquée par le médecin ophtalmologiste, et traitée la plupart du temps par des gouttes dans les yeux.
• Une hémorragie sous-conjonctivale résulte habituellement de la rupture d'un petit vaisseau sanguin et elle cause une rougeur intense, mais habituellement peu douloureuse. Bien qu'elle semble inquiétante, cette hémorragie locale est normalement de peu de conséquences pour l'œil et le médecin ophtalmologiste sera le plus souvent rassurant.
Habituellement il n’est pas retrouvé de cause. Sa récidive doit faire rechercher une maladie qui pourrait la favoriser comme une hypertension artérielle, des troubles de la coagulation du sang, voire un diabète.
• Une blépharite est une inflammation du bord libre de la paupière et c’est l'une des causes les plus fréquentes de consultation chez le médecin ophtalmologiste. La rougeur de la paupière est accompagnée de la formation de croûtes, surtout le matin. Elle n'entraîne habituellement pas de baisse de la vision mais cause un inconfort prononcé de l'œil.
Les causes les plus fréquentes de la blépharite sont une augmentation de la production de sébum (matière lubrifiante habituellement sécrétée près des cils) sur les paupières et une infection causée par une bactérie normalement présente sur la peau.
• La kératite est une inflammation de la cornée, la petite membrane transparente à l’avant de l'œil. L’atteinte inflammatoire de la cornée se caractérise par une douleur intense et une gêne très forte à la lumière (dite « photophobie ») avec un « réflexe de protection » (la paupière a tendance à se fermer). Les troubles qui l'accompagnent, comme la douleur ou l'importance des larmoiements, sont variables. Il s’agit d’une maladie potentiellement grave pour l'œil et qui nécessite une prise en charge rapide. Le risque d’une kératite infectieuse est que la vision soit dégradée à cause d’une cicatrice qui va altérer sa transparence.
La kératite est causée soit par une bactérie, soit par un virus, soit, plus rarement, par des maladies systémiques, qui touchent l'ensemble du corps. Il faut absolument éviter toute application de corticoïde en cas d’infection sous peine d’une aggravation.
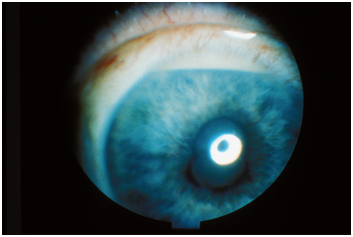
• L’uvéite ou « iritis » est l’inflammation de la membrane qui donne sa couleur à l'œil (« l’iris »). Elle entraîne habituellement une rougeur douloureuse de l'œil, accompagnée d'une baisse de la vision qui doit être prise en charge rapidement.
L’uvéite peut être causée par des maladies auto-immunes comme la spondylarthrite.
©Inserm/Guillevin, Loïc
serimedis.inserm
• Le glaucome résulte d'une augmentation soudaine de la pression à l'intérieur de l'œil en raison d’un blocage des fluides naturellement sécrétés dans l’œil et dont l’évacuation est gênée par la fermeture de l’angle où le drainage se produit : la douleur est forte et croissante, avec une rougeur de l'œil, des nausées et des maux de tête (« céphalées »). Le traitement est urgent sous peine d’un risque de cécité.
• La sclérite est une inflammation de la « sclère », la membrane fibreuse qui entoure l'œil, le « blanc de l'œil », et l’épisclérite est une inflammation de la couche superficielle de cette membrane (« l’épisclère »).
Dans 50 % des cas environ, la sclérite ou l’épisclérite résulte d'une maladie auto-immune sévère comme une polyarthrite rhumatoïde évolutive.
• L'endophtalmie est une infection interne de l'œil causée généralement par une bactérie. Cette infection grave met en danger la vision et elle doit être traitée d'urgence.
• Chez la personne âgée, devant une rougeur de l’œil, il faut aussi penser aux conséquences d’un syndrome sec oculaire (« syndrome de Gougerot-Sjögren ») avec une souffrance de la cornée et de la conjonctive.
Enfin, une fatigue oculaire, conséquence d’un trouble de la vision, ou une simple sécheresse des yeux associée peuvent être responsables d’un œil rouge, parfois associé à des maux de tête.
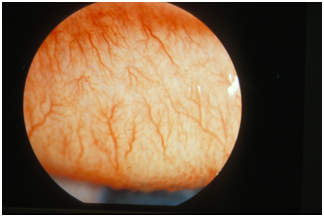
Les conjonctivites peuvent être provoquées par des virus, des bactéries, des pollens ou des poussières, mais aussi lors d’une exposition excessive au vent, au soleil ou à la fumée.
• La conjonctivite allergique, la plus fréquente, associe une rougeur d’un œil ou des 2 yeux, des picotements, un larmoiement et d’autres signes allergiques comme une rhinite allergique ou des éternuements. Elle survient généralement à une certaine période de l’année ou lorsque l’allergène est présent.
• La conjonctivite virale peut être associée à une rhinopharyngite, un rhume (adénovirus) ou à une autre maladie virale. Contagieuse, elle peut se transmettre par contact des yeux avec les mains ou lors d’un bain en piscine. Mais on peut également développer en piscine des irritations dues aux produits chlorés de désinfection de l’eau.
• La conjonctivite bactérienne peut être secondaire à une infection à de nombreuses bactéries, lors du contact avec les mains et lors d’un bain en piscine (« conjonctivite des piscines à chlamydiae). Elle se caractérise, en plus de la rougeur et de la démangeaison, par un écoulement purulent de l’œil qui peut bloquer transitoirement les paupières en se collant dans les cils : le matin, la personne atteinte se réveille avec les yeux collés.
©Inserm/U86
serimedis.inserm
Les causes de la kératite sont variables mais le plus souvent infectieuses :
•Infection virale : c’est d’abord l’herpès cornéen, qui peut altérer la cornée et qui peut être aggravé par l’utilisation par erreur de collyres aux corticoïdes. Ce peut être un zona ophtalmique qui bénéficiera d’un traitement antiviral spécifique. Mais le plus souvent, il s’agit d’une kérato-conjonctivite à adénovirus.
•Infections bactériennes (abcès de cornée), liées à des champignons, voire amibiennes.
• Kératite liées à des brulures chimiques, nécessitant des rinçages multiples, ou à une exposition aux rayons UV, à un corps étranger à enlever lors de l’examen à la lampe de fente.
• Kératite secondaire à un syndrome sec particulièrement fréquent chez le sujet âgé et dans certaines maladies auto-immunes (polyarthrite rhumatoïde, syndrome de Gougerot-Sjögren…).